Неалкогольная жировая болезнь печени (НАЖБП)
Термин «неалкогольная жировая болезнь печени» впервые сформулировал в 1980 году J.Ludwig et al., который изучал характер изменений в печени больных ожирением и сахарным диабетом 2 типа. У этих больных не было в анамнезе указаний на прием алкоголя в токсических для печени дозах и вирусных поражений печени, но при морфологическом исследовании были выявлены признаки патологического накопления жира внутри – и внеклеточно — в клетках печени (гепатоцитах).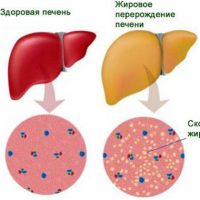
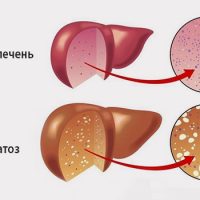
Часто пациенты проходят ультразвуковое исследование органов брюшной полости и в заключении у них выявляются диффузные изменения печени, которые специалисты ультразвуковой диагностики называют или стеатоз, или жировая дистрофия печени, или гепатоз, но правильнее их называть неалкогольная жировая болезнь печени (НАЖБП). Так, что же все-таки это такое, и должны ли встревоженные пациенты идти к врачу?
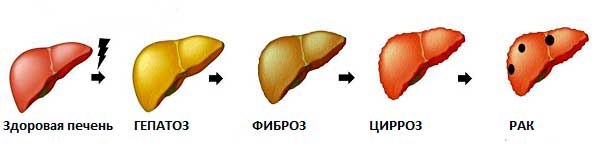
Следует отметить, что стеатоз (накопление жира) — это первый признак поражения печени, какая бы причина не была установлена в дальнейшем. Стеатоз является обратимым процессом. Поэтому пройти обследование у врача, установить причину, получить рекомендации и не допускать прогрессирования болезни печени (НАЖБП – НАСГ (неалкогольный стеатогепатит) — НАСГ с фиброзом – цирроз) необходимо.
В России впервые была проведена статистическая оценка распространенности НАЖБП в 2007 году и показала, что она составляет 26.1% населения.
Причины возникновения заболевания
 Отличительной особенностью НАЖБП является то, что она встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40-60 лет. Сегодня имеются сведения, что и у детей в 3% случаев могут наблюдаться изменения печени, а у детей с ожирением до 50%.
Отличительной особенностью НАЖБП является то, что она встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40-60 лет. Сегодня имеются сведения, что и у детей в 3% случаев могут наблюдаться изменения печени, а у детей с ожирением до 50%.
НАЖБП может выступать:
- в качестве единственного проявления нарушений липидного (жирового) обмена,
- как многофакторное заболевание, развивающееся на фоне нарушений обменных процессов (повышения холестерина и триглицеридов, сахара, мочевой кислоты в крови),
- в ассоциации с ожирением, сахарным диабетом 2 типа, повышенным артериальным давлением, метаболическим синдромом, атеросклерозом.
На неё оказывают токсическое воздействие:
- факторы окружающей среды,
- прием лекарственных препаратов, определяя исход больше, чем исход заболевания самой печени,
- известны некоторые лекарственные средства, вызывающие жировую болезнь печени:
- бисептол,
- ибупрофен,
- индометацин,
- нифедипин,
- парацетамол,
- тетрациклин,
- эстрогены,
- рифампицин и др.
 Среди экологических причин развития НАЖП является загрязнение воздуха – тяжелые металлы, диоксин, формальдегид, свинец, ртуть, мышьяк и др. Попадая в организм с воздухом и водой, они нарушают метаболизм клеток печени, все ее функции, способствуя развитию НАЖБП и желчнокаменной болезни.
Среди экологических причин развития НАЖП является загрязнение воздуха – тяжелые металлы, диоксин, формальдегид, свинец, ртуть, мышьяк и др. Попадая в организм с воздухом и водой, они нарушают метаболизм клеток печени, все ее функции, способствуя развитию НАЖБП и желчнокаменной болезни.
В течение НАЖБП имеют большое значение состояние образование и выделение желчи печенью, т. к. с ней снижаются триглицериды из клеток печени. Причиной прогрессирования заболевания может быть состояние микрофлоры в кишечном тракте и возникновение эндотоксинов, которые нарушают кишечно-печеночную циркуляцию и нарушают, прежде всего, детоксикационную функцию печени и вызывают воспалительный процесс — неалкогольный стеатогепатит.
Клинические проявления НАЖБП
Неалкогольная жировая болезнь печени характеризуется бессимптомным течением, отсутствием жалоб со стороны печени у человека.
Выявление изменений печени обычно связано с обращениями пациентов за врачебной помощью по поводу других причин. Обычно – повышение сахара, артериальная гипертония, ожирение, проявления ишемической болезни и др. и реже — по поводу дискомфорта и тяжести в правом подреберье.
Могут наблюдаться диспепсические явления – отрыжка, тошнота, вздутие живота, неустойчивый стул и др.
Иногда наблюдаются неспецифические симптомы — повышенная утомляемость, слабость, ноющая боль в области правого подреберья без четкой связи с приемом пищи.
 Хотя Неалкогольная жировая болезнь печени является обратимой болезнью, в отдельных случаях она может прогрессировать и перейти в стадию стеатогепатита (НАСГ) с фиброзом или без него. Появление этих симптомов или выявление заболевания печени по диспансеризации требует обследования пациента и назначения лечения.
Хотя Неалкогольная жировая болезнь печени является обратимой болезнью, в отдельных случаях она может прогрессировать и перейти в стадию стеатогепатита (НАСГ) с фиброзом или без него. Появление этих симптомов или выявление заболевания печени по диспансеризации требует обследования пациента и назначения лечения.
НАЖБП является диагнозом исключения прежде всего злоупотребления алкоголем и вирусных гепатитов В, С, Д, ТТV. И хотя мы говорим о бессимптомном течении болезни, опыт показывает, что 30% пациентов имеют жалобы, около 50% — увеличение печени и некоторое ее уплотнение.
Неалкогольная жировая болезнь печени. Диагностика
Анамнез: исключить злоупотребление алкоголем, инфекционную природу поражения печени. Проанализировать образ жизни человека- переедание, несбалансированное питание, недостаток физической активности, экологические факторы, прием лекарств.
Лабораторные исследования
Печеночные пробы: АЛТ и АСТ, гамма-ГГТ, ЩФ, билирубин, холестерин и фракции, альбумин, протромбиновый индекс, сахар крови, мочевая кислота, уровень инсулина.
УЗИ
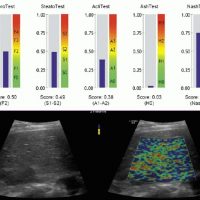 Диагностические критерии НАЖБП при ультразвуковом исследовании:
Диагностические критерии НАЖБП при ультразвуковом исследовании:
- размеры печени,
- повышение эхогенности и неоднородности эхо,
- структура печени,
- нечеткость сосудистого рисунка,
- затухание ультразвукового луча.
Наличие трех признаков ультразвукового исследования при отсутствии данных употребления алкогольных напитков и исключения других хронических заболеваний печени позволяет точно верифицировать НАЖБП.
Эластометрия
При прогрессировании НАЖБП важна информация о уровне фиброза (замещении клеток печени соединительной тканью), которую возможно получить при Эластометрии, которая неивазивным способом позволяет установить наличие или отсутствие фиброза в печени. Этот метод практически заменяет ранее проводившуюся биопсию печени.
Лечение НАЖБП
Лечение основывается на устранении причин и факторов риска возникновения заболевания и предупреждении прогрессирования процесса в печени, лечении заболеваний, вызывающих жировой гепатоз. Лечение включает в себя коррекцию образа жизни и использования фармакологических средств.
Питание и коррекция образа жизни
 Пациентам, имеющим избыточную массу тела, необходимо снижение массы, путем соблюдения гипокалорийного питания в сочетании с физической активностью (утренняя гимнастика, ходьба, плавание, танцы и т. п.), которая увеличивает энергетические затраты и способствует уменьшению жировых отложений в клетках печени. Темп по снижению массы тела – 3-4 кг в месяц.
Пациентам, имеющим избыточную массу тела, необходимо снижение массы, путем соблюдения гипокалорийного питания в сочетании с физической активностью (утренняя гимнастика, ходьба, плавание, танцы и т. п.), которая увеличивает энергетические затраты и способствует уменьшению жировых отложений в клетках печени. Темп по снижению массы тела – 3-4 кг в месяц.
Рекомендуется снизить употребление углеводов, ограничить, но не исключать полностью животные и растительные жиры, потреблять достаточное количество овощей, фруктов для обогащения пищи витаминами и пищевыми волокнами, клетчаткой, липотропными веществами, содержащимися в твороге и кашах, бобовые, яйца, орехи и семена, морскую рыбу, сою и др. продукты.
Предупреждение! Если быстро снижать массу тела, то это приводит к ухудшению течения заболевания.
При начальных стадиях НАЖБП при нормальных показателях печеночных проб достаточно соблюдение ограничений в питании углеводов, жиров, отказ от алкоголя и консервированной пищи, некоторых медикаментов, контроль за массой тела, состоянием обмена углеводов, холестерина, мочевой кислоты. Обязательны физические нагрузки!
Медикаментозное лечение
Медикаментозное лечение назначается со стадии стеатогепатита (НАСГ), и применяются препараты различных фармакологических групп. Лечение осуществляется врачом с учетом индивидуального подбора препаратов, длительности и дозирования их. Наблюдение за такими больными производится 1 раз в 3-6 месяцев.
 Липотропные препараты дополняют терапию, направленную на причины НАЖБП, за счет уменьшения жировой инфильтрации печени. Под влиянием этих препаратов усиливается внутриклеточное окисление жира и его транспорт из печени.
Липотропные препараты дополняют терапию, направленную на причины НАЖБП, за счет уменьшения жировой инфильтрации печени. Под влиянием этих препаратов усиливается внутриклеточное окисление жира и его транспорт из печени.
- Эссенциале (фосфолипид, ненасыщенные жирные кислоты, витамины В1, В2, В6, В12, РР,Е, пантотенат натрия). Внутрь по 2 капсуле препарата во время еды в течение 2-3 месяцев. Комбинированные гепатопротекторы, которые кроме эссенциальных фосфолипидов, содержат L-карнитин витамин Е, усиливающий действие фосфолипидов. Гепагард Актив по 1 капсуле 3 раза в день во время еды не менее 1 месяца.
- В последнее время высокую эффективность показали препараты урсодезоксихолевой кислоты (Урсофальк, Урсосан, Холудексан и др.).
- Адеметионин (Гептрал) для внутривенного, внутримышечного назначения и приема внутрь (по показаниям).
- Препараты расторопши (Карсил, Легалон) по 70 мг 2 раза в день до еды не менее 1 месяца.
- Липоевая кислота (Тиагамма) по 600 мг 1 раз в день перед завтраком в течение 1 месяца.
В течение года возможно провести 2-3 курса.
Назначение липотропных средств при жировой болезни печени, особенно препаратов эссенциальных фосфолипидов и содержащих желчные кислоты, может являться «терапией прикрытия» побочных эффектов коррекции метаболических нарушений в организме, а также токсического воздействия на печень лекарственных препаратов.
Неалкогольная жировая болезнь печени. Прогноз
Наблюдение за пациентами проводится разными специалистами в соответствии с имеющимися у человека болезнями (терапевт, кардиолог, эндокринолог, гастроэнтеролог) с обязательным контролем печеночных проб. Важной частью наблюдения являются лечебно-профилактические мероприятия тех заболеваний, которые вызывают НАЖБП – контроль питания, физических нагрузок, назначение курсов липотропных средств.
Прогноз заболевания зависит от своевременного устранения причинного фактора и лечения основных метаболических болезней.



Здравствуйте, если на фоне сахарного диабета жировая дистрофия печени+жильбер, можно ли пить от стеатоза печени гепаград актив? Дибикор?
При сахарном диабете более показаны курсы Эссенциале по 1 капсуле 3 раза в день во время еды длительно, не менее 3 месяцев.
В течение года два курса по 3 месяца.
Препараты, которые Вы назвали, принимать возможно, но не доказано их действие на печень при сахарном диабете.
Желаю здоровья. Н.А.
Доктор назначил препарат Гипасирил, но в России его нет, чем можно заменить. У меня неалкогольная жировая болезнь печени.
Гепасирил это силибинин, который выделили из растения расторопши пятнистой.
Заменители этого препарата: Силимарин, Карсил, Легалон.
Добрый день! Жировой гепатоз, удален желчный пузырь, частые боли в желудке, иногда бывают боли в правом подреберье, тошнота, рвота желчью, как правило, один раз в месяц. Мне 74 года, работаю, перенесла две операции по онкологии в 2008 г., в связи с ними приобрела спайки кишечника. Пропиваю курсами ОВЕСОЛ и ФОСФОГЛИВ.
Правильное ли лечение и что можно еще пропить?
Необходима информация о состоянии желудка (гастроскопия). Осторожно с лекарствами типа антибиотиков широкого спектра действия. Можете прикрепить результаты анализов и обратиться на почту doctor@bredihina.ru
Добрый вечер! Осмотр узи — признаки умеренных диффузных изменений печени, после холецистэктомии, диффузных изменения поджелудочной железы. Присутствует жировой гепатоз, панкреатит. Анализы в норме. Какую можно провести терапию, полечить печень и поджелудочную железу? В пандемию на плановый приём не попасть. Спасибо!
Если все анализы печени и поджелудочной в норме, то лекарственной терапии не требуется. Только правильный режим питания.
Здравствуйте, при жировом гепатозе, без изменения показателей биохимии, можно ли одновременно принимать лецитин, таурин и альфа липоевую кислоту? Причина гепатоза-постоянный приём НПВС. (Частые головные боли.)
Можно
можно ли применять исенсали с расторопша вместе при жировом гипотозе
При жировом гепатозе и сахарном диабете 2го типа подходит Гертрал ? Какова длительность и частота курсов и нужно ли одновременно принимать для защиты желудка препараты?
Гептрал не имеет прямого отношения к жировому гепатозу. Если хотите проконсультироваться, обратитесь на почту, указанную в разделе «Контакты». На основании обследований смогу что-то сказать.
Здравствуйте, Наталья Андреевна. У меня стала увеличиваться в размерах гемангиома (с 3 мм 2018г. до 3см. 2022г) Повышен уровень мочевины в крови и гипертония. Какое лечение могли бы мне порекомендовать?
Спасибо
Если хотите проконсультироваться, обратитесь на почту, указанную в разделе «Контакты». На основании обследований смогу что-то сказать.
Здравствуйте Наталья Андреевна. У меня жировой гепатоз. Мне 69 лет. Хочу поставить зубной имплант. Назначен антибиотик Амоксиклав 625 мг. Не навредит ли печени?
Может навредить((
Добрый день. Можно ли Эссенциале заменить фосфогливом? Слышала он намного эффективнее.
Это разные препараты. Фосфоглив более серьёзный. Заменять можно только по показанияям.
Здравствуйте! Подскажите, пожалуйста, фосфоглив можно принимать вместе с коллагеном и гиалуроновой кислотой (комплекс Солгар)? Точнее одновременно оба препарата. Просто оба принимают после еды и получается, что надо есть 4 раза в сутки.Не всегда есть такая возможность.
Солгар принимается во время еды 1 раз в день. Фосфоглив можно принимать в остальные три приёма пищи. Желательно так. Если только три раза получается есть, то один раз сочетайте приём Фосфоглива с Солгаром.