Хронический холецистит — как с ним жить
Хронический холецистит — воспаление стенки желчного пузыря, основной причиной которого является инфекция. В первую очередь, паразитарные инфекции (лямблиоз, описторхоз и др.), условно-патогенные бактерии (кишечная палочка, стафилококк, протей, энтерококки,стрептококки, клебсиелла и др.), реже брюшнотифозная палочка и вирус, глистная инвазия, грибы рода Сandida.
Хронический холецистит. Причины возникновения
Бактериальный холецистит развивается при проникновении в желчный пузырь патогенных микроорганизмов из кишечника при нарушении микрофлоры (восходящий путь) или желудка при низкой кислотности желудочного сока и открытом (зияющем) выходе из желудка. Пути проникновения инфекции могут быть:
- через кровеносные и лимфатические сосуды (нисходящий путь),
- источником инфекции могут быть хронические инфекционные очаги в организме (хронический тонзиллит, гайморит, хронический аднексит – воспаление придатков у женщин, хронический аппендицит и др.).
Инфекция в желчном пузыре нередко имеет «дремлющий» характер и протекает клинически малосимптомно или без проявлений, но может вызывать аллергические реакции у больных.
Для микробного поражения слизистой желчного пузыря, воспаления недостаточно присутствия бактерий, часто они проходят «транзитом», выделяясь вместе с желчью (бактериохолия). Дополнительными условиями развития воспаления в желчном пузыре являются застой (стаз) желчи, нарушение сократительной функции желчного пузыря, состояние местных иммунных механизмов в слизистой, вызывающих изменения эпителиального покрова желчного пузыря.
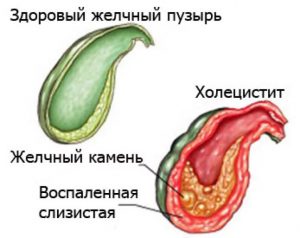 Воспаление слизистой желчного пузыря может быть связано с изменениями качества желчи (густая желчь, сладж желчи, камнеобразование), при забросе панкреатических ферментов в общий желчный проток («ферментативный холецистит»).
Воспаление слизистой желчного пузыря может быть связано с изменениями качества желчи (густая желчь, сладж желчи, камнеобразование), при забросе панкреатических ферментов в общий желчный проток («ферментативный холецистит»).
У трети больных причина хронического холецистита остается невыясненной. В этих случаях говорят о «асептическом» хроническом бескаменном холецистите, в развитии которого не имеют значения ни бактериальные или вирусные инфекции, ни глистные инвазии, ни патогенные грибы. Решающее значение в данном случае имеет состояние иммунных механизмов.
Таким образом, воспалительные процессы в желчном пузыре развиваются как реакция слизистой на различные повреждающие факторы (инфекция, глистная инвазия сфинктерного аппарата, грибы, травматизация желчного пузыря), снижение кровоснабжения слизистой (при ишемической болезни брюшной полости). В развитии хронического бескаменного холецистита важное значение имеют дискинезии желчного пузыря и желчевыводящих путей. Они опасны тем, что приводят к застою желчи и нарушают её физико-химические и биохимические свойства. Нарушают процессы окисления жирных кислот и фосфолипидов желчи, вызывают аллергические и иммунологические реакции.
Симптомы хронического холецистита в стадии обострения, формы заболевания
Хронический холецистит имеет две формы:
- бескаменный холецистит,
- калькулезный холецистит (ЖКБ — желчнокаменная болезнь).
В 60 % случаев наблюдается хронический бескаменный холецистит. Чаще встречается у женщин после 40 лет. Различают стадии заболевания: обострение, стихающее обострений и ремиссия.
Обострения заболевания могут наблюдаться после обильной и жирной пищи, в связи в психоэмоциональными состояниями, с физической нагрузкой, при тряской езде. Проявляются обычно болями в правом подреберье с иррадиацией в правую ключицу, лопатку, в левую половину грудной клетки. Бывают болевые ощущения в области сердца, сердцебиение, перебои в работе сердца (экстрасистолия) — так называемый холецистокардиальный синдром.
 Боли могут быть тупые, постоянные, но не схваткообразные, сопровождаться повышением температуры, ознобом. Боли сопровождаются диспепсическими жалобами, прежде всего тошнотой (подташниванием), рвотой реже, не приносящей обычно облегчения. При повторной рвоте рвотные массы приобретают горький вкус и содержат примесь желчи. Еще одной частой жалобой является горечь во рту и отрыжка горьким.
Боли могут быть тупые, постоянные, но не схваткообразные, сопровождаться повышением температуры, ознобом. Боли сопровождаются диспепсическими жалобами, прежде всего тошнотой (подташниванием), рвотой реже, не приносящей обычно облегчения. При повторной рвоте рвотные массы приобретают горький вкус и содержат примесь желчи. Еще одной частой жалобой является горечь во рту и отрыжка горьким.
Аппетит, как правило, снижен, отмечается склонность к запорам, чередование запоров и поносов. Пациенты обычно не теряют в массе тела, несмотря на плохой аппетит и ограничения в питании.
Часто беспокоят вздутия живота (метеоризм), за счет наличия нарушений микрофлоры в кишечнике. Диспепсические явление чаще возникают при хроническом холецистите, вызванном кишечной палочкой. При стрептококковой инфекции чаще явления интоксикации и астенизация организма (слабость. тревога, депрессия, психоэмоциональные проявления).
Боли могут усиливаться при движении и приобрести характер желчной колики, что чаще наблюдается при наличии камней в желчном пузыре.
При хроническом холецистите часто беспокоят пациентов ощущения дискомфорта в правом подреберье после употребления жирной, жареной, острых соусов и приправ, алкоголя. Нередко имеет мести тошнота, пустая (воздушная ) отрыжка, реже горечь во рту, вздутие и урчание в животе, нарушения стула (чаще запоры).
Осложнения хронического холецистита
При хроническом бескаменном холецистите в период обострения заболевания может наблюдаться несколько синдромов, которые являются составной частью клинической картины заболевания.
- Солярный синдром при вовлечении в процесс солнечного сплетения. Он проявляется обычно болями в животе: область пупка с иррадиацией в спину («солярный гвоздь») и диспепсическими проявлениями.
- Синдром предменструального напряжения – комплекс физических и психопатологических симптомов, быстро исчезающих в начале менструаций.
- Холецисто-кардиальный синдром, который проявляется болями в сердце, сердцебиением, нарушениями ритма, иногда сочетается с изменениями на электрокардиограмме (ЭКГ).
- Аллергический синдром — крапивница, отек Квинке, лекарственная и пищевая непереносимость, повышение эозинофилов в крови.
Осложнения хронического холецистита могут возникнуть при его обострении в виде развития перихолецистита, развития нагноения (абсцесса), воспаления желчных протоков (холангита), билиарного панкреатита, хронического дуоденита, папаллита, поражения печени, желтухи и др.
Хронический холецистит. Диагностика
Диагностика хронического холецистита складывается из
- клинической картины,
- лабораторных данных,
- инструментальных данных.
Клинический анализ крови при обострении заболевания — повышение лейкоцитов (лейкоцитоз), ускоренное СОЭ, повышение С — реактивного белка, увеличение в крови билирубина, холестерина, щелочной фосфатазы, гаммы глютаматтранспептидазы, печеночные пробы и панкреатические тесты для исключения сопутствующих поражений печени и поджелудочной железы.
Из инструментальных методов обследования редко применяется рентгенологический метод – холецистография. Дуоденальное зондирование в настоящее время проводится редко.
Основным методом является ультразвуковое исследование. Хронический холецистит сопровождается дискинезией желчного пузыря (нарушением моторики его) по гипокинетическому или гиперкинетическому типу, или без дискинезии, иногда наблюдается «отключенный» желчный пузырь. При ультразвуковом исследовании выявляется признаки хронического бескаменного холецистита:
- изменения формы желчного пузыря (врожднная или приобретенная),
- уплотнение или утолщение стенки его (более 4 мм),
- увеличение размеров желчного пузыря,
- признаки воспаления – наличие тени от стенок желчного пузыря, удвоение контура,
- нарушение сократительной функции,
- негомогенность желчи,
- инфильтрация околопузырной клетчатки по его контуру или внутри контура,
- наличие сладжа или камней.
Эндоскопическое исследование – гастродеуденоскопия с осмотром сфинктера Одди.
Гепатобилисцинтиграфия (радионуклидный метод), лапароскопия, эндоскопическая ретроградная холангиопанкреатография — спецальные методы диагностики желчного пузыря, которые проводятся обычно в условиях стационара.
Лечение хронического бескаменного холецистита
Лечение чаще проводится в амбулаторных условиях, является комплексным, индивидуальным.
Лечебное питание
Основными принципами лечебного питания являются: частое дробное питание (5-6 раз в сутки) через равные промежутки времени, что тренирует желчный пузырь, заставляя его сокращаться после каждого поступления пищи и полноценная с достаточным содержанием и правильным соотношением белков, жиров и углеводов, витаминов и минеральных солей пища.
Важное значение имеют пищевые волокна (пшеничные отруби), увеличивающие синтез желчных кислот в печени, ликвидируют запоры, употребление овощей, фруктов, богатых растительной клетчаткой.
Из животных жиров предпочтение отдается сливочному маслу, сочетанию его с растительными маслами, которые добавляют в готовые блюда (каши, салаты, картофельное пюре) и в меньшей степени использование жиров при жарке.
При обострении хронического бескаменного холецистита рекомендуется ограничение соли, уменьшение общей калорийности рациона, проведение «разгрузочных дней» — рисово-кефирных, арбузных и др.
В питании больных хроническим бескаменным холециститом должны быть значительно ограничены:
- крепкие мясные бульоны и наваристая уха, содержащие большое количество экстрактивных веществ,
- животные жиры (кроме сливочного масла),
- яичный желток,
- жареные блюда,
- пиво и алкогольные напитки,
- острые приправы к блюдам,
- газированные и холодные напитки.
Медикаментозное лечение
Лечение начинается с назначения препаратов, воздействующих на причину воспаления (если она известна) и особенности развития заболевания в конкретном случае. Параллельно устраняются тягостные для больного клинические проявления (боль, диспепсические явления) — симптоматическая терапия.
При бактериальном холецистите назначаются фармакопрепараты с антибактериальным действием. Эти препараты должны хорошо накапливаться в желчи, стерилизовать желчь и кишечное содержимое (не подавляющие основную облигатную флору – бифидобактерии и лактобациллы), не оказывать на печень токсического действия и обладать широким спектром антимикробной активности. Если бактериальное исследование желчи не проводилось, то назначаются препараты, которые воздействуют на грамотрицательные в большей степени и грамположительные микроорганизмы (амоксициллин, рифампицин, бисептол, фуразолидон, неграми др.) Продолжительность антимикробного курса 7-10 дней.
Спазмолитическая и стимулирующая сокращение желчного пузыря терапия проводится в зависимости от формы дискинезии желчного пузыря (см. раздел дискинезии желчного пузыря). В фазу обострения заболевания желчегонные препараты назначаются только после устранения болей (см. желчегонные средства).
При наличии сладжа и густой желчи назначаются препараты желчных кислот для растворения сладжа, улучшения качества желчи и предупреждения камнеобразования.
Успокоительные (седативные) и психотропные (транквилизаторы и антидепрессанты) препараты назначаются индивидуально в зависимости от вегетативных и эмоциональных нарушений.
В период обострения от физиотерапевтических способов лечения и минеральной воды следует воздержаться. В период ремиссии заболевания показано санаторно-курортное лечение на питьевом курорте.

Здравствуйте, Наталия Андреевна, подскажите пожалуйста, у меня хрон.холецистит, 2 года как белый язык и боли в правом стороне груди и подреберья, лечился по-разному: урсосаны, одестоны, хофитол ( хофитол помогает, но спустя время боль опять приходит), антибактериальные различные, ничего не проходит, что мне делать, потому что этот ЖП порядком надоел
Здравствуйте, Дмитрий. Для решения частных проблем и личного обращения используйте, пожалуйста, кнопку «Задать вопрос».